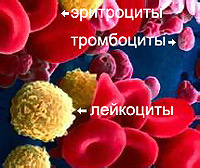
Trombocitopenija - stanje karakterizirano smanjenjem broja trombocita ispod 150 x 109 / l. i povećano krvarenje. Koje vrste trombocitopenije? Više o tome pročitajte u članku.
Sadržaj
Trombocitopenija
Patologija trombocita je uzrok krvarenja u gotovo 80% slučajeva. U isto vrijeme, trombocitopenija je najčešća manifestacija. Vjeruje se da bi obično broj trombocita trebao biti unutar (150-400) × 109 / L. U normalnim fiziološkim uvjetima broj krvnih trombocita može varirati. To ovisi o fizičkom naporu, probavi, hormonskoj pozadini, kod žena iz menstrualnog ciklusa - u prvim danima menstruacije, može se smanjiti za 30-50%. Životni vijek trombocita - 9-10 dana. Oko 1/3 krvnih ploča pohranjenih u normalnoj slezeni. U slučajevima kada je broj trombocita manji od 150 × 109 / l, trombocitopenija bi trebala biti smjesa. Učestalost ovog fenomena je dovoljno velika - od 10 do 130 novih slučajeva na milijun ljudi.
Razlikovati akutnu i kroničnu trombocitopeniju. Potonji se dijagnosticira kada je prelazi 6 mjeseci. U osoba s razinama trombocita iznad 50×109 / L vrlo rijetko krvarenje. U tom smislu, mnogi vjeruju da bi se osigurala punu hemostazu, ima dovoljno trombocita u rasponu od 30×109 / l, 15 i čak 10×109 / l puna trombocita može pružiti učinkovitu hemostazu. Vjerojatno je razlog zašto se trombocitopenija najčešće nalazi u medicinskoj praksi samo kao laboratorijski fenomen, uzrokujući iznenađenje liječnika, jer se ni na koji način ne manifestira klinički. U isto vrijeme, smanjenje trombocita je ispod 100×109 / l Trebao bih privući ozbiljnu pozornost liječniku, jer ovaj simptom trombocitopenije može pratiti ozbiljnu patologiju. U tom smislu, uzrok svakog slučaja trombocitopenije mora se saznati.
Hemoragijska trombocitopenija
Hemoragična trombocitopenija bila je jedna od prvih identificiranih humanih hemoragijskih bolesti. Razlikovati nekoliko vrsta trombocitopenije. Vrlo često su sekundarni, budući da su simptom neke bolesti. Međutim, sindrom trombocitopenije često može biti neovisan, a njegova patogeneza je drugačija. Trombocitopenija može biti posljedica inferiornosti proizvodnje trombocita, njihovog povećanog uništenja zbog imunoloških i ne imunoloških mehanizama, kao i preraspodjele u tijelu iz krvi u pojedinačna tijela, češće slezena, ili njihov skupina u trombotskim masama s masivnom intravaskularnom koagulacijom krvi. Česti slučajevi kombinacije ovih razloga.
 Međutim, nedostatak jasnih kriterija za potvrdu određenog
Međutim, nedostatak jasnih kriterija za potvrdu određenog
Patogenetski mehanizam čini ga praktičnim
Liječnik nije jako poželjan, jer većina liječnika pokušava
identificirati određeni nosološki oblik, a zatim već
shvatite njegovu etiologiju i patogenezu. U tom smislu, čini nam se
Preporučljivo je odmah obavijestiti informacije o praktičnim liječnicima
U vezi s mogućnošću trombocitopenije kao odvojene
sekundarnog sindroma s nekim drugim bolestima.
Prije svega, bolest treba isključiti,
Može izazvati potrošnju koagulopatije. To uključuje sve
zarazne bolesti u t.C. Infekcija HIV-a; Neoplastični procesi
Svaka lokalizacija, osobito tumori jetre, gastrointestinalnog trakta, leukemije itd.;
Sistemske autoimune bolesti prvenstveno i dobro kao i
Akušerička patologija zbog prijevremenog odvajanja posteljice,
intrauterinska smrt fetusa, embolira masnih voda; Masivan
Oštećenje tkiva kao posljedica ozljeda. Bolesti kao što su
Bolesti lijeka, kolovoznica, limfoproliferativna
Bolesti, naslijeđene i stečene mijelodysplasiasto
u pratnji trombocitopenije.
Patološko zaslužuje posebnu pozornost
Države popraćene povećanjem slezene. Najčešće
Promatrana s portalnom hipertenzijom bilo kakve geneze (ciroza jetre,
Drugi poremećaji odljeva na venu akumulacije, akumulacijske bolesti
(Thezaurismis): Nimanne-Peak-ova bolest, Hend-Shuller-Chrischena, Goshe,
Gemokromatoza i drugi., kao i s mnogim gore navedenim državama
- Infekcije, difuzne bolesti vezivnog tkiva i bolesti krvi.
Ponekad je splenomegalija zabilježena s stagnantnim srčanim
Nedovoljnost. Kao što je već spomenuto, u normalnoj slezeni
Usredotočite se s 1/3 na 1/4 svih trombocita. Stoga
Svako povećanje slezene dovodi do povećanja kašnjenja u njemu
trombociti, koji uzrokuju fenomen trombocitopenije. Uopće
Navedene države će biti poštenije pretpostaviti
Moguća prisutnost nekoliko patogenetskih mehanizama. Iznimka
ili potvrda mnogih navedenih bolesti često zahtijeva
Veliki diferencijalni dijagnostički rad.
Sekundarna trombocitopenija dospijevaju
Utjecaj na organizam radijalne energije, biti simptom zračenja
bolesti, razne toksične tvari, u t.C. soli teških metala,
alkohol i drugi., Ulazak u kompleks simptoma pancytopenije. Vjerojatno takav
Mehanizam trombocitopenije u bolesnika s uremijom. Moguće je da kršenje
Uredba hemepower s vitaminima i hormonima ima siguran
Značajke za trombocitoperiju, međutim trombocitopenija
Pernija anemija treba uzeti u obzir samo kao simptom,
Ponekad glavna stvar.
Primarna trombocitopenija, t.E. One bolesti,
Kliničke manifestacije su u potpunosti povezane s trombocitopenijom i
u kojoj se druga patologija ne promatra, također imaju različite
Patogenetski mehanizmi, ali te bolesti zaslužuju posebne
opise.
Trombotični trombocitopenski purpura (TTP) (Moshkovitz bolest)
Trombotični trombocitopenski purpura (TTP) (Moshkovitz bolest) bio
Prvi je opisao autor na 16-godišnjoj djevojci 1924. Bolest je imala
Akutni početak i manifestirao groznicom, oštećena funkcija bubrega i CNS,
Fenomeni nedostatka svijesti s teškom trombocitopenijom. Na
Obdukcija je otkrila mnogo krvnih ugrušaka u kapilarama i malim arteriolima,
Gotovo u potpunosti se sastoji od trombocita i malog fibrina
Komponenta. Za bolest, kombinacija izgovorenih
Plateitopenija s intravaskularnom hemolizom (s mnogim
fragmentirani eritrociti) i neurološke manifestacije - od
nesvjesni poremećaj svijesti, motornih i osjetljivih funkcija
Mornar i koma. Ove kliničke manifestacije u 70-90% slučajeva su
jednokratni i samo 10-30% bolesnika koje se ponavljaju
Trudnoća, razne infekcije, kemoterapija. U pojedinim bolesnicima
Mogu se ponavljati redovitim intervalima. Ovo dopušta
pretpostaviti da je TTP sindrom heterogeni i kombinira nekoliko
razne bolesti. Praktične mjere: zamjena plazme plazme
Pacijent na siromašnim trombocitima svježe smrznute plazme zdravog
Dopustite danas da uštede do 90% pacijenata nedavno osuđenih na
smrt.
Hemolitički ureminski sindrom
Hemolitički ureminski sindrom puno
smatra se različitim TTP-om. Međutim, odsutnost patologije
živčani sustav, uporna arterijska hipertenzija i izgovara bubrega
Patologija s progresivnim zatajenjem bubrega
Mogućnost nasljeđivanja je prisiljena uzeti u obzir
Samostalan. Trombocitopenija je izražena, popraćena
intravaskularna hemoliza - izravna posljedica trombozne okluzije
Plovila.
Droga trombonskog progona. Opisano lijepo
Mnogi slučajevi trombocitopnosti koji slijede terapijske mjere.
U početku se pozornost posvećuje samo slučajevima trombocitopenije,
prateći tretman s radioaktivnim lijekovima. Ljekovit
Pripravci mogu uzrokovati trombocitopeniju na različite načine. Citostatika
Uhvaćen uhvatiti trombocitopolju u koštanoj srži. Hinidin,
Sulfonamidi, salicilati, dipiridamol, zlatni pripravci, cefalotin,
TimeToprix, A-metildop i drugi mogu uključivati imunološke mehanizme.
Oni izazivaju trombocitopeniju, smještene na trombocitima i stimuliraju
Obrazovanje antitijela u ovom kompleksu. Ostali lijekovi
kompleksi s proteinom plazme, koji je zatim povezan s
membrana trombocita i dovodi do razvoja antitijela na ovo
formacija. Treći izazvati uništenje samih trombocita i time
doprinijeti formiranju antitijela izravno na posljednji.
Nedavno se privlači velika pozornost
trombocitopenija uzrokovana heparinom, ili kao neki
Istraživači, trombocitopenija povezana s heparinoterapijom.
Gotovo 10% bolesnika koji primaju intravenozno heparin, umjereno smanjeni
Količina trombocita, koja se obično pojavljuje unutar 1-2 dana
Nakon primjene, razina smanjenja rijetko je manja od 100 x 10devet/ L. Danas je već poznato da heparini mogu uzrokovati trombocitopeniju dvije vrste.
Gore opisani prvi tip je zbog izravnog
Interakcija heparina s trombocitima. Njegova veza s površinom
trombociti ovise o molekularnoj težini heparina, njihovoj sulfatizaciji
i stupanj aktivacije trombocita uzrokovane ovim interakcijom.
Napomenuti da se stupanj trombocitopenije smanjuje paralelno s
Smanjenje molekulske mase unesenog heparina. Heparinniducan
Trombocitopenija 1. tipa nastaje brzo nakon uvođenja, ponekad
Nakon nekoliko sati, zbog promjene u membranama trombocita,
koji pružaju agregaciju trombocita. Ova vrsta trombocitopena
brzo prolazi i opasnost za pacijenta ne predstavlja.
Heparinnid ili povezani,
Trombocitopenija 2. tipa pojavljuje se između 4-20 dana nakon uvođenja
Heparin s maksimumom težine na 10. dan u bolesnika koji su primili
Prvi put heparinoterapija. Prilikom ponovnog uvođenja heparina može
Stići u prvim danima nakon uvođenja lijeka. Ovaj
Trombocitopenija je zbog izazvanih imunoloških mehanizama
Heparini odgovorni za proizvodnju specifičnih antitijela
Trombocit. Ova antitijela se detektiraju za gotovo 7,5% bolesnika,
primanje nenofnog heparina proizvedenog od proizvoda,
dobivene od svinja, i samo u 2,5% onih koji su primili
Heparine niske molekularne težine.
Mehanizam ove trombocitope razlikuje se od drugih
imunološka trombocitopenija u tome u ovom slučaju antitijela nisu
Jačanje fagocitoze trombocita pomoću sustava makrofaga i stimulira
intravaskularna agregacija trombocita. Od drugog imunog
Trombocitopenija se također razlikuje u tome što je praktički
Nema hemoragijske komplikacije, unatoč činjenici da je to
razvija se na pozadini antikoagulantne terapije. Ova trombocitopenija je
Suština odražava potrošnju trombocita u formiranju mikrotrombova,
koji se mogu povećati na velike veličine, određivanje
Trombotični fenomeni. Potonji su opasni iu slučajevima gdje
Heparinoterapija se ne zaustavlja, može biti uzrok smrti
u 20-30% slučajeva.
Idiopatska trombocitopenska ljubičasta
 Gotovo u 95% slučajeva na temelju trombocitopenije leži idiopatski
Gotovo u 95% slučajeva na temelju trombocitopenije leži idiopatski
Trombocitopenic purpura (ITP). Pretpostavlja se i dijagnosticirana,
Kada smanjenje trombocita nije izravno povezano s bilo kojom
uzrok ili stanje koje može nazvati ovo smanjenje. Godišnje
10-125 slučajeva idiopatskih
trombocitopenic purpura za svakih milijuna ljudi. Idiopatski
Razmatra se trombocitopenska ljubičasta
akutno ako traje manje od 6 mjeseci, dulje postojanje
treba smatrati kroničnim idiopatskim
Trombocitopena ljubičasta. Akutni oblik idiopatski
Češće trombocitopena purpura
pojavljuje se kod djece i završava kompletnim oporavkom u 75%
Bolest. Odrasli češće pate od kronične idiopatske verzije
trombocitopenic purpura, dok
Do 5% njih umire od krvarenja, uglavnom od krvarenja
u mozgu. Analiza velikog broja bolesnika s trombocitopenijom, koja
Položio je punopravno ispitivanje, uključujući istraživanje koštane srži,
pokazali su da uzroci trombocitopenije, osim idiopatskih
Trombocitopenic purpura, bili su samo 4%
Pregledan. Međutim, zbog činjenice da su određeni kriteriji za
dijagnostika idiopatska
Trombocitopenic purpura danas je odsutan, njegova dijagnoza
Samo na iznimku drugih uzroka trombocitopenije. Na
to pravilno odrediti prirodu bolesti jednako
Anamneze, fizičke karakteristike pacijenta, kao i važnije
Klinička slika i laboratorijski i instrumentalni rezultati
Istraživanje. Povijest može pomoći prije svega kada saznate
Naslijeđena patologija. U prisutnosti anomalija razvoja u blizini najbližeg
Rodbina ispitanika može se sumnjati i otkrivati naslijeđenih
Trombocitopenija.
Naslijeđena i kongenitalna trombocitopenija. Na
odsutnost radija (radijalne) kosti koja razmišlja o naslijeđenom
patologija - tar-sindrom (trombocitopatija u odsutnosti radijalnog
kosti), koji je također karakteriziran oštećenjem guste
trombocita i trombocitopatija. Trombocitopenija u kombinaciji s
Defekt za pigmentaciju kose, koža, mrežnica, obvezuje razmišljanje o tome
U pacijentu naslijeđenu patologiju - Chediak Higashi sindrom, koji
Također karakterizira oslobađanje grešaka granula i, kao
Posljedica, trombocitopatija. Prisutnost ekcema i tendencije za infektivne
Bolesti će uvijek preuzeti naslijeđenu patologiju -
Sindrom Viscott-Aldrich, također s neispravnim otpuštanjem gustih granula
trombocita i trombocitopatija zbog defekta agregacije trombocita
Adrenalin. Prisutnost u krvi razmaz divovskih trombocita daje
razlog preuzeti i naslijeđeni sindrom maya-hegglin i
Bernard Sulie. Njihova je razlika u tome što kada sindrom
Maya-hegglin se može naći u abnormalnim granulocitima krvi s velikim
Inkluzije, a tijekom bolesti Bernara Sulie detektira se kvar
LB glikoprotein, koji određuje adheziju trombocita na faktor
Willebranda. Moguće je da je neka trombocitopenija novorođenčadi
Uzrokuje naslijeđeni nedostatak tromboetin.